- 1332
- 0
Пищевая аллергия. Что нового для педиатра?
Определение и классификация
Пищевая аллергия (ПА) – побочная реакция на пищевые аллергены, опосредованная рядом иммунологических механизмов, включающих реакции с участием специфических IgE, клеточно-опосредованные и смешанные (IgE- и не IgE-опосредованные) реакции.
В клинической практике применяется классификация проявлений ПА Европейской Академии Аллергологии и Клинической Иммунологии (EAACI) по патогенетическому принципу:
1. IgE-посредованные реакции:
-
оральный аллергический синдром (пищевая аллергия, обусловленная сенсибилизацией к пыльце);
-
крапивница/ангиоотек;
-
риноконъюнктивит/астма;
-
гастроинтестинальные симптомы:
тошнота,
рвота,
боли в животе,
диарея;
-
анафилаксия;
-
анафилаксия при пищевой аллергии, индуцированная физической нагрузкой;
2. Смешанные IgE-опосредованные и клеточные реакции:
-
атопический дерматит (АтД);
-
эозинофильная гастроинтестинальная патология;
3. Аллергические реакции, опосредованные клеточными механизмами:
-
индуцированный пищей проктит, проктоколит, энтероколит;
-
индуцированная пищей энтеропатия.
Примеры формулировки диагноза:
-
Аллергическая крапивница, острая, легкое течение (L50.0). Пищевая аллергия на киви.
-
Аллергический и алиментарный гастроэнтерит и колит (К52.2). Пищевая аллергия к БКМ (не IgE- зависимый вариант).
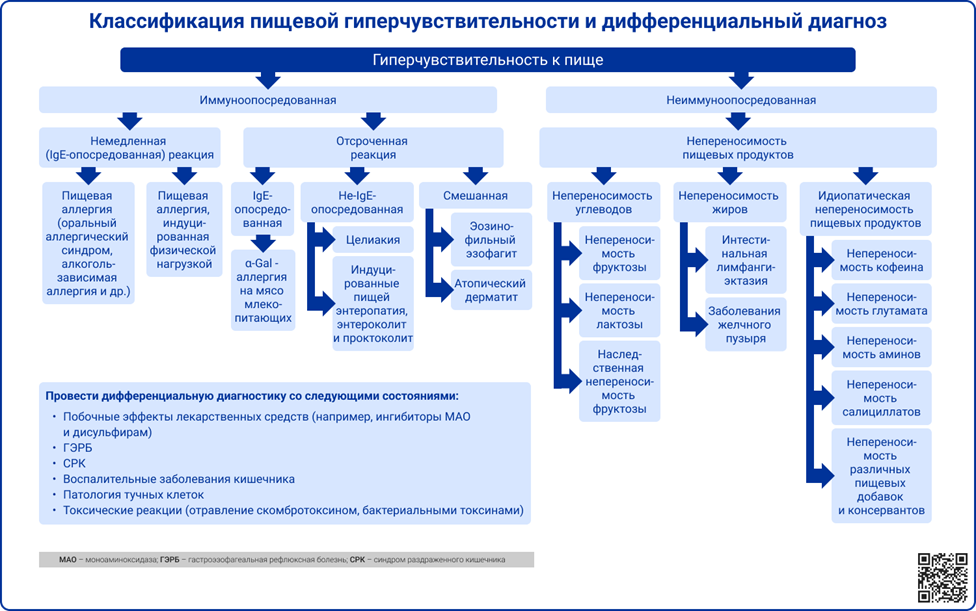
Источник: Lin C. H. Food allergy: what it is and what it is not? //Current Opinion in Gastroenterology. – 2019. – Т. 35. – №. 2. – С. 114-118.
Этиология
В большинстве случаев в качестве причинно-значимых аллергенов при ПА выступают белки пищевых продуктов массой 10-70 кДа. Значение имеет не только наличие в молекуле белка определенных участков – эпитопов, необходимых для активации Т-хелперов 2-го типа (Тh2) и выработки IgЕ-антител, но и количество поступивших во внутреннюю среду организма белковых молекул. Так, избыточный контакт с антигенами пищи, который происходит при нарушении барьерной функции желудочно-кишечного тракта (ЖКТ), также способствует развитию сенсибилизации к ним.
Наиболее часто аллергические реакции вызывают следующие продукты – представители так называемой «большой восьмерки»:
-
коровье молоко,
-
куриное яйцо,
-
арахис,
-
орехи,
-
рыба,
-
морепродукты,
-
пшеница,
-
соя.
Некоторые аллергены термолабильны, т.е. могут изменять свои свойства под действием высоких температур и терять аллергенность. На термостабильные аллергены, напротив, нельзя повлиять в процессе кулинарной обработки продукта.
Сенсибилизация к таким продуктам, как цитрусовые, клубника, кофе, какао, шоколад и мед, менее распространена. Однако содержащиеся в них вещества (например, гистамин, тирамин, гистаминолибераторы) способны усиливать имеющиеся проявления ПА или вызывать похожие на ПА реакции за счет механизмов неиммунного характера: в этом случае развиваются псевдоаллергические реакции. В патогенезе таких реакций лежит неспецифическое высвобождение медиаторов (в основном – гистамина) из базофилов и тучных клеток.
Некоторые содержащиеся в пище вещества способны провоцировать возникновение аллергической реакции из-за перекрестной реактивности с другими аллергенами (как правило, пыльцевыми), к которым пациент уже сенсибилизирован.
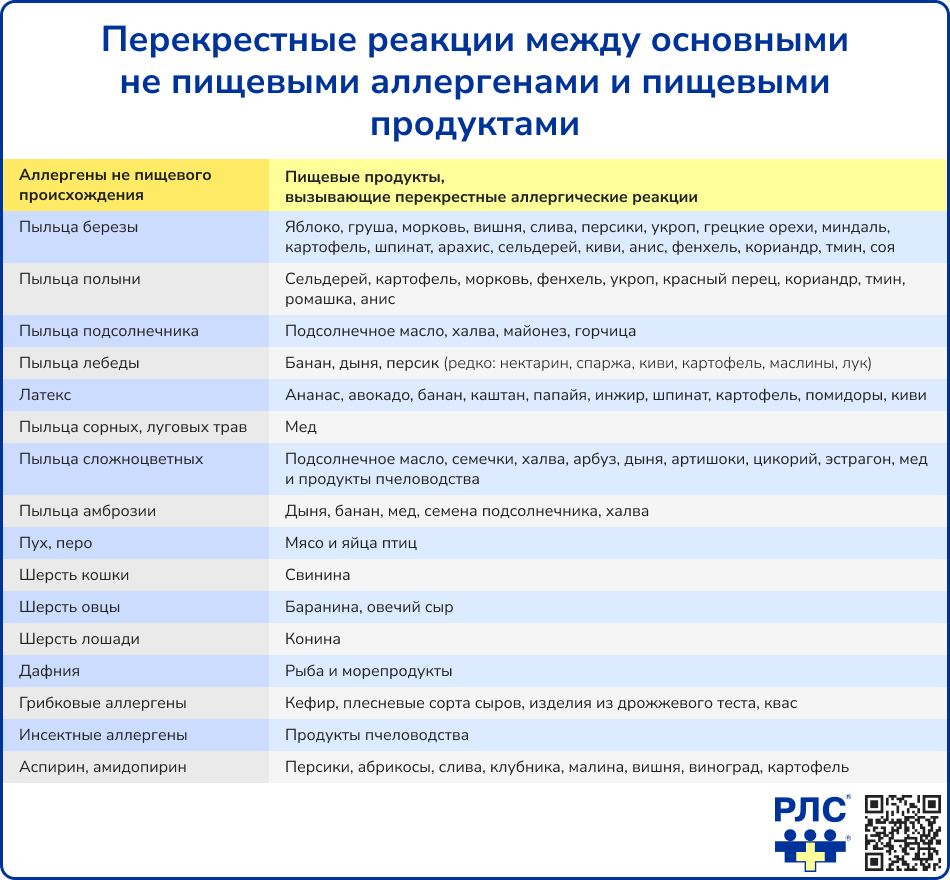
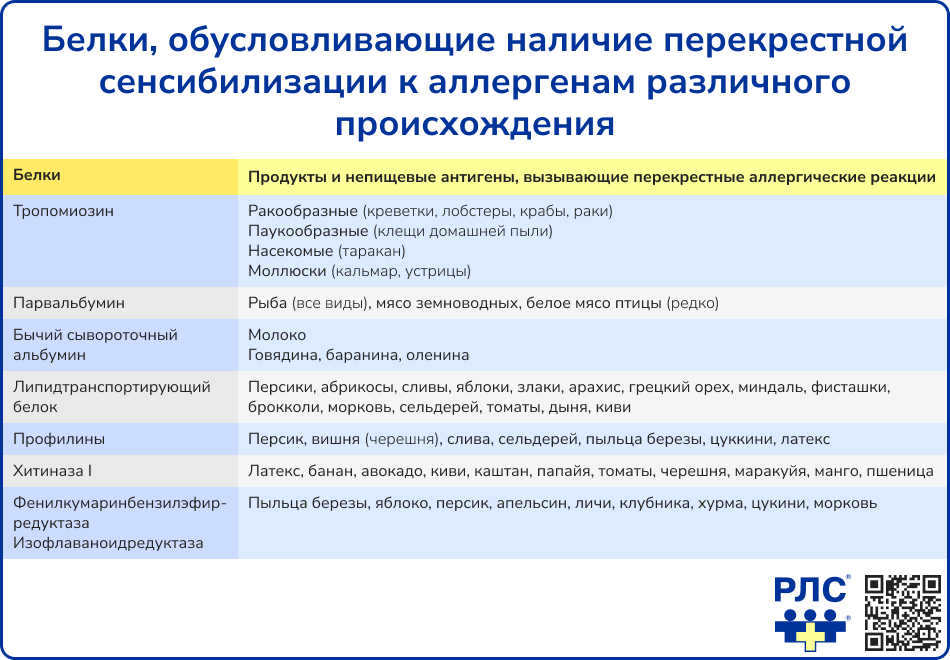
Аллергические реакции также могут развиваться в ответ на употребление продуктов, содержащих некоторые пищевые добавки, преимущественно натурального происхождения:
-
аннато (Е160b),
-
кармин (Е120),
-
шафран,
-
эритритол (ERT),
-
гуаровая камедь (Е412),
-
каррагинан,
-
желатин,
-
пектин (IIВ),
-
сульфиты и их производные,
-
салицилаты,
-
бензойная кислота (Е–210) и ее производные (Е 211–Е 219),
-
тартразин (Е102).
Патогенез
Согласно классификации EAACI, в основе ПА лежат два типа реакций – IgE-опосредованные и клеточно-опосредованные.
IgE-опосредованная пищевая аллергия
Этот класс пищевой аллергии связан с риском развития тяжелых или смертельных реакций.
Иммунологические механизмы, лежащие в основе как местных, так и системных проявлений IgE-опосредованной ПА, представляют собой реакции гиперчувствительности I типа на специфические пищевые аллергены. На этапе аллергической сенсибилизации происходит первый контакт с аллергеном, который определяет начальный иммунологический ответ, приводящий к нарушению толерантности и последующей выработке специфических IgE. Первый контакт обычно происходит перорально, но возможны и другие пути сенсибилизации – через измененную кожу (при АтД) или ингаляционно. В случае орального аллергического синдрома пациент сенсибилизируется к вдыхаемым пыльцевым аллергенам, которые перекрестно реагируют с пищевыми аллергенами [3, 4]. После выработки IgE связываются с высокоаффинным рецептором для Fc-фрагмента на мембране тканевых тучных клеток и циркулирующих базофилов, в цитоплазме которых содержатся вазоактивные вещества и медиаторы анафилаксии, такие как гистамин. Таким образом, эти клетки становятся сенсибилизированными и при повторном контакте с аллергеном активируются и дегранулируют, высвобождая медиаторы анафилаксии в тканях и кровотоке. Эти процессы лежат в основе немедленной (ранней) фазы аллергических реакций, которая обуславливает клинические проявления ПА. После дегрануляции эффекторных клеток происходит выработка «de novo» других иммуномедиаторов, включая фактор активации тромбоцитов (ФАТ), лейкотриены и интерлейкины IL-4, IL-5 и IL-13, которые способствуют дальнейшему развитию аллергического воспаления.
Помимо немедленной фазы, существует также отсроченная (поздняя) фаза IgE-опосредованной аллергической реакции, которая отличается от реакций клеточной гиперчувствительности замедленного типа. Некоторые медиаторы, высвобождаемые в ранней фазе, действуют как хемоаттрактанты и привлекают другие эффекторные воспалительные клетки (эозинофилы, базофилы, лейкоциты), которые дополнительно активируют воспалительный процесс и приводят к его хронизации.
Хотя ранняя и поздняя фазы аллергического воспаления тесно связаны между собой, сигнальные пути и медиаторы, участвующие в каждой из них, различаются, из-за чего проявления их неодинаковы. Симптомы ранней фазы преимущественно функциональные, острые и быстро обратимые, в то время как проявления поздней фазы менее обратимы. В начальной фазе гистамин и ФАТ выделяются в основном тучными клетками и находятся под контролем регуляторных Т-лимфоцитов (Treg). Если аллерген попадает в кровь, дополнительные пути активации могут быть также опосредованы базофилами и нейтрофилами. Специфические воспалительные цитокины, включая фактор некроза опухоли (TNF)-альфа и цитокины Th2, такие как IL-9, IL-31 и IL-33, лежат в основе позднего воспаления тканей.
При системном распространении аллергена могут возникать симптомы, вызванные гистамином и ФАТ, которые поражают не только желудочно-кишечный тракт, но и другие органы, включая кожу (крапивница) и легкие (астма). Серотонин и ФАТ играют центральную роль в острых желудочно-кишечных проявлениях, например, при диарее. Распространяющиеся аллергены взаимодействуют не только с тучными клетками, но и с циркулирующими сенсибилизированными базофилами, вызывая жизнеугрожающие анафилактические реакции, характеризующиеся полиорганным поражением, гипотонией и развитием шока.
Не-IgE-опосредованная пищевая аллергия
В основе этого типа ПА лежат реакции гиперчувствительности замедленного типа (реакции IV типа по классификации Джелла и Кумбса). Большинство изученных не-IgE-опосредованных пищевых аллергий в первую очередь поражают желудочно-кишечный тракт. Считается, что аллерген-специфические Т-клетки играют роль в развитии индуцированного пищей проктита, проктоколита, энтероколита и энтеропатии, которые в основном возникают у младенцев и детей младшего возраста с аллергией на коровье молоко и, как правило, проходят после 1-5 лет.
Смешанная пищевая аллергия
Этот класс пищевой аллергии характеризуется как IgE-зависимыми, так и IgE-независимыми путями развития. Атопические проявления, возникающие под влиянием IgE-независимых факторов, включают отсроченный атопический дерматит (через 6-48 часов после воздействия), обусловленный действием Тh2 клеток, и эозинофильный эзофагит (ЭоЭ), характеризующийся стойкой эозинофильной инфильтрацией тканей.
Клиническая картина
Клинические проявления и возраст манифестации ПА зависят от типа реакции, которая составляет основу патогенеза этого состояния.
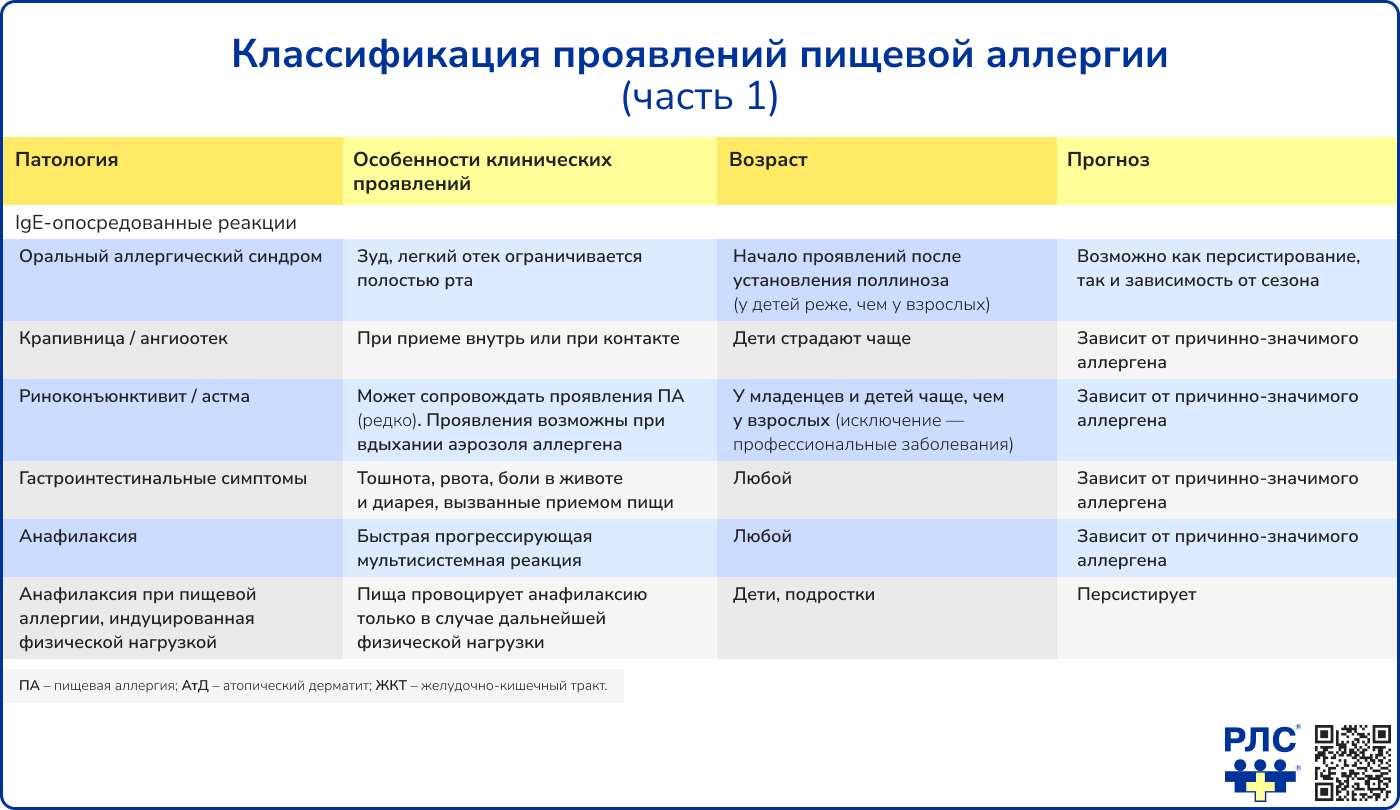
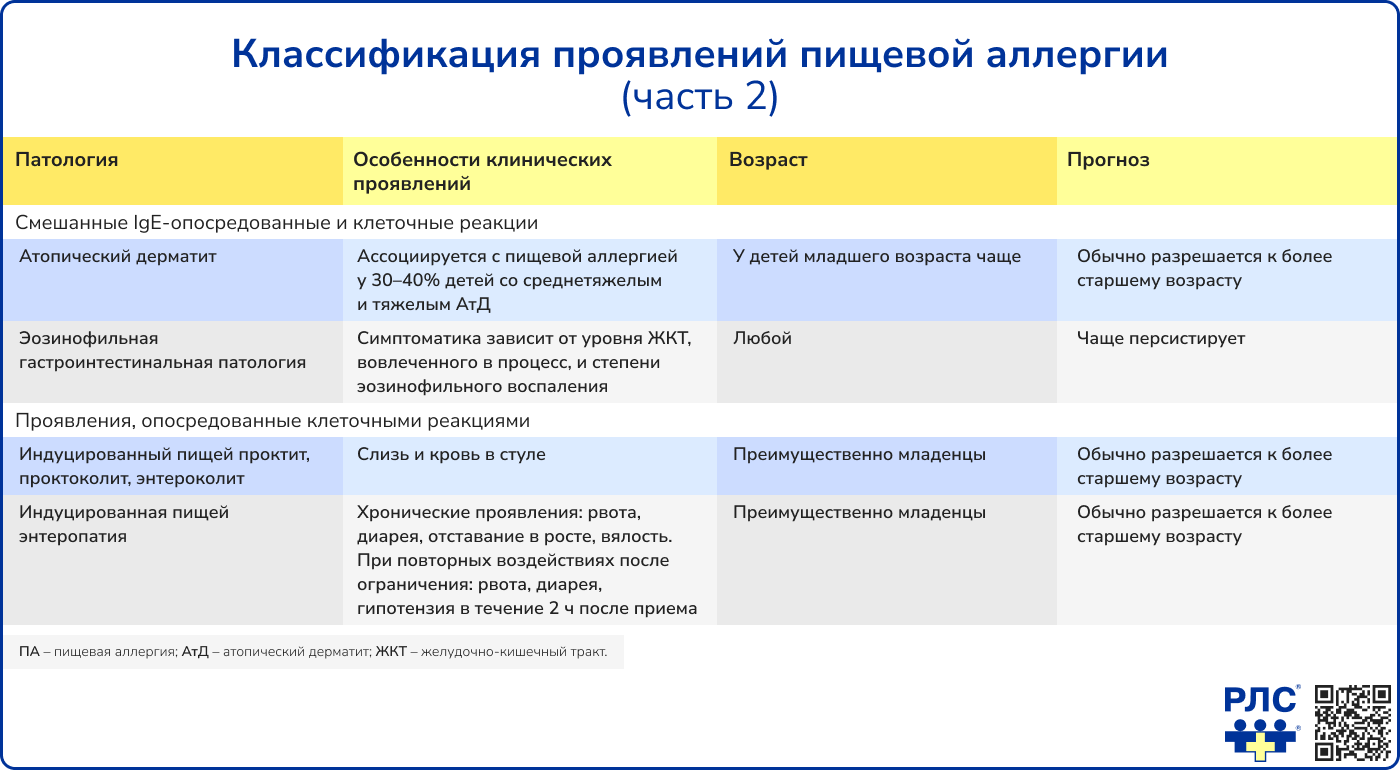
Диагностика
Жалобы и анамнез
При сборе анамнеза и жалоб оценивают:
-
наличие причинно-значимого аллергена;
-
характер реакции (немедленного или замедленного типа);
-
характер клинических симптомов и их тяжесть;
-
воспроизводимость реакции;
-
наличие сопутствующих факторов;
-
семейный анамнез;
-
наличие сопутствующей патологии, включая аллергические заболевания.
Физикальное обследование
Рекомендовано провести стандартный клинический осмотр и обратить внимание на рост и массу тела, оценить состояние кожных покровов и наличие признаков атопии.
Аллергологическое обследование
К методам первой линии для установления причинно-значимого пищевого аллергена относят:
-
кожное тестирование,
-
определение уровня специфических IgE-антител (sIgE) в крови.
Дополнительными методами идентификации аллергена являются:
-
диагностическая элиминационная диета,
-
диагностическое введение продукта,
-
оральный провокационный тест.
Кожное тестирование
К кожным аллергологическим тестам относят прик-тест, внутрикожный тест и ПАТЧ-тест.
Противопоказания к проведению кожного тестирования:
-
наличие в анамнезе анафилактических реакций,
-
прием β-блокаторов,
-
выраженное обострение аллергического заболевания,
-
дерматографическая крапивница,
-
возраст до 2 лет,
-
острое респираторное заболевание или обострение хронического процесса.
На результаты исследования влияет прием антигистаминных препаратов, системных и топических глюкортикостероидов, нейротропных средств.
Определение уровня специфических IgE-антител в крови
Метод помогает идентифицировать причинно-значимый аллерген при наличии противопоказаний к проведению кожного тестирования, а также в ряде других случаев:
-
детям с множественной пищевой аллергией;
-
при предположении о наличии нескольких триггеров анафилаксии;
-
в случае неясного триггера (например, анафилаксия, возникшая при употреблении ряда возможных аллергенных продуктов);
-
при отсутствии очевидного триггера (идиопатическая анафилаксия);
-
при наличии или предполагаемой сенсибилизации к «опасным» аллергенам (например, арахис);
-
при непостоянном возникновении симптомов при экспозиции предполагаемого или установленного аллергена.
В клинической практике применяются мультиплексные диагностические системы – «аллергочипы», которые способны выявлять сенсибилизацию к отдельным молекулам аллергена – аллергокомпонентам. Наиболее популярные системы такого типа – чипы системы ImmunoCAP ISAC и ALEX – одномоментно определяют наличие у пациента sIgE к широкому спектру аллергенов: 170 для ImmunoCAP ISAC и 282 для ALEX.
При отрицательных результатах кожного тестирования или отсутствии повышенного уровня sIgE и наличии убедительных анамнестических данных в пользу ПА предполагается присутствие у пациента не-IgE-опосредованной ПА.
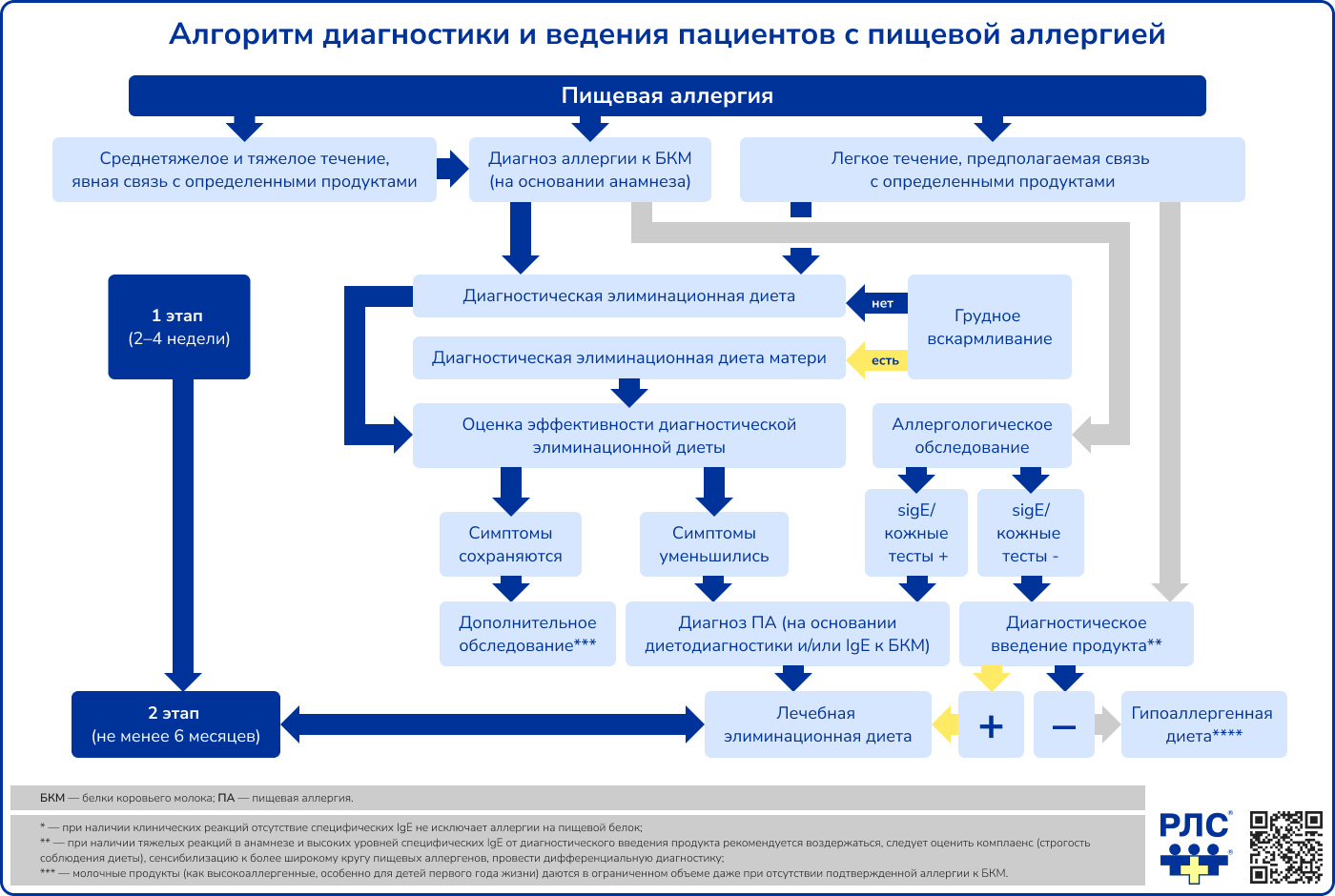
Диагностическая элиминационная диета
Диагностическая элиминационная диета используется для диагностики как IgE-зависимых, так и не-IgE-зависимых форм ПА. В основе метода лежит исключение продуктов, содержащих предполагаемый аллергенный белок (при грудном вскармливании такие продукты исключаются из рациона матери). Такая диета назначается на срок, достаточный для оценки изменения клинических симптомов: от 7-10 дней у детей с реакциями немедленного типа (например, ангионевротический отек, рвота, возникновение кожных проявлений в течение 2 часов) до 2-4 недель у детей с отсроченными и хроническими реакциями (например, атопический дерматит).
Диагностическое введение продукта
Продукт, содержащий подозреваемый причинно-значимый аллерген, вводят в минимальном количестве, исходя из данных анамнеза – количества продукта и выраженности реакции на него при предыдущем употреблении. Начинают с дозы, значительно меньшей той, которая вызвала реакцию. Срок последующего наблюдения за пациентом также зависит от характера аллергической реакции: от 2 часов при реакциях немедленного типа до 2 суток при реакциях замедленного типа в анамнезе. Только при отсутствии реакции на первое введение продукта продолжают дальнейшее введение в постепенно возрастающих дозах. После введения продукта регистрируют симптомы, возникающие у пациента: кожные, респираторные, гастроинтестинальные реакции. Метод не используется при наличии анафилактических реакций в анамнезе.
Оральный провокационный тест
Не сертифицирован в РФ и сопряжен с риском возникновения тяжелых аллергических реакций.
Другие исследования
Эзофагогастродуоденоскопия (ЭГДС) используется при наличии стойких жалоб со стороны желудочно-кишечного тракта, при задержке развития или железодефицитной анемии, иные причины которых не удалось установить.
Лечение
Патогенетическая терапия
Наиболее эффективный метод избавления от симптомов ПА – исключение взаимодействия с причинно-значимым аллергеном. С этой целью используются:
-
Элиминационная диета (возможно постепенное возвращение продуктов в рацион из-за формирования толерантности в более старшем возрасте – например, к молоку, куриному яйцу, пшенице и сое);
-
Специализированные смеси на основе высокогидролизованного молочного белка или аминокислот у детей раннего возраста с аллергией на белок коровьего молока.
Аллерген-специфическая иммунотерапия (АСИТ) не рекомендуется для использования в рутинной практике при ПА из-за отсутствия стандартизованных схем и препаратов с доказанной эффективностью, а также из-за риска развития жизнеугрожающих аллергических реакций и высокой вероятности возобновления симптомов после проведенного лечения. АСИТ рекомендуется только для симптомных пациентов с подтвержденной аллергией к респираторным аллергенам и проводится соответствующими препаратами.
Симптоматическая терапия
В случае, если полное исключение источников аллергена из рациона невозможно, для купирования симптомов ПА применяют:
-
Антигистаминные препараты системного действия (II поколения):
дезлоратадин,
лоратадин,
левоцетиризин,
рупатадин,
фексофенадин,
цетиризин;
-
Эпинефрин – для купирования тяжелых и жизнеугрожающих проявлений ПА;
-
Средства для купирования симптомов астмы (как правило, комбинации ингаляционных глюкокортикостероидов и короткодействующих β-агонистов) – используются больными с БА при возникновении респираторных симптомов после приема причинно-значимого аллергена.
Ссылка на источник: https://www.rlsnet.ru/mkb/dermatit-vyzvannyi-sieedennoi-pishhei-6402#description